Тема 3.5
Первая помощь при нарушениях в работе сердца и дыхания
Третий учебный вопрос
Первая медицинская помощь при остановке сердца и прекращении дыхания
3.1. Понятие реанимации и общее содержание реанимационных мероприятий
Основные задачи реанимации больного в состоянии клинической смерти – борьба с гипоксией и стимуляция угасающих функций организма.
Реанимация («возвращение жизни», «оживление») – совокупность медицинских мероприятий, направленных на восстановление утраченных или угасающих жизненно важных функций (прежде всего, дыхания и сердечной деятельности) при терминальных (пограничных между жизнью и смертью) состояниях.
Основное содержание реанимации:
- Сердечно-легочная реанимация (экстренное мероприятие, необходимость в котором возникает при внезапно развившейся остановке сердца или дыхания).
- Интенсивная терапия. (При восстановлении кровообращения и дыхания к больному применяется комплекс мер интенсивной терапии направленных на устранение негативных последствий остановки дыхания и/или сердцебиения, и устранение или облегчение патологического состояние приведшего к развитию подобных опасных для жизни нарушений.)
- Комплекс мер, направленных на поддержание жизнедеятельности организма. При сохраняющейся неспособности полноценно поддерживать гомеостаз (саморегуляция организма) к больному помимо интенсивной терапии применяются так же меры поддержание жизнедеятельности, в большинстве случаев это ИВЛ (искусственная вентиляция лёгких), но так же возможна установка ЭКС (электрокардиостимулятора сердца) и ряд других мероприятий.
В содержание ПМП входит сердечно-лёгочная реанимация, поэтому именно она является предметом нашего изучения.
Фундаментальное значение трех важнейших приемов сердечно-легочной реанимации в их логической последовательности сформулировано в виде «Правила АВС»:
- А (Air way open) – восстановить проходимость дыхАтельных путей.
- В (Breathe for victim) – начать искусственную Вентиляцию лёгких.
- С (Circulation his blood) – приступить к массажу Сердца.
3.2. Техника проведения сердечно-лёгочной реанимации
3.2.1. Выполнение искусственной вентиляции лёгких
Методика проведения ИВЛ данным методом основана на следующих основных положениях:
- В выдыхаемом воздухе «донора» содержание кислорода достигает 17%, что является достаточным для усвоения легкими пострадавшего.
- В выдыхаемом воздухе содержание углекислого газа – до 4%. Указанный газ, поступая в легкие пострадавшего, возбуждает его дыхательный центр в центральной нервной системе и стимулирует восстановление спонтанного (самостоятельного) дыхания.
- Обеспечивается большой объем поступающего воздуха в лёгкие пострадавшего.
Единственный недостаток метода искусственной вентиляции легких методом «донора» заключается в наличии психологического барьера: тяжело заставить себя дышать в рот или в нос другому, порой чужому и незнакомому человеку, особенно если предварительно у того возникла рвота. Этот барьер надо преодолеть во имя спасения жизни умирающего человека.
Порядок проведения ИВЛ
1. Проконтролировать отсутствие у пострадавшего переломов позвоночника, в том числе в шейном отделе. В случае наличия перелома позвоночника дальнейшие мероприятия ИВЛ приведут к смерти или инвалидности пострадавшего.
2. Придать пострадавшему соответствующее положение: уложить на твердую поверхность, на спину, положив под лопатки валик из одежды. Голову максимально закинуть назад (рис. 3.1.).
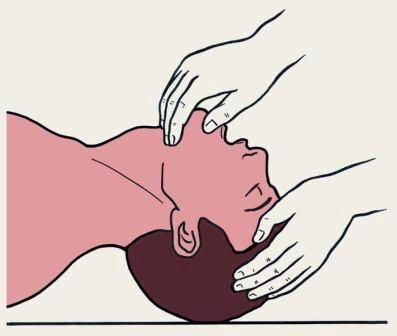 |
| Рис. 3.1. Положение головы пострадавшего при проведении искусственной вентиляции легких по способу изо рта в рот или изо рта в нос |
3. Открыть рот и осмотреть ротовую полость. При судорожном сжатии жевательных мышц для его открытия применить нож, отвертку, ложку и т.д. при необходимости, повернув голову пострадавшего вбок, очистить ротовую полость от слизи и рвотных масс намотанным на указательный палец носовым платком. Если язык запал – вывернуть тем же пальцем (рис. 3.2).
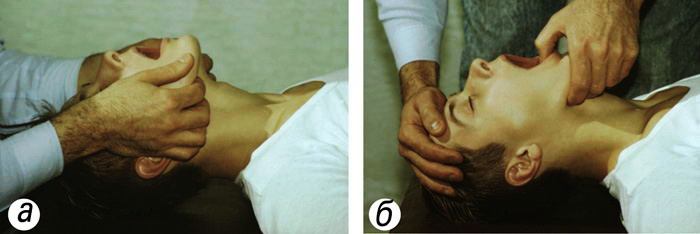 |
| Рис. 3.2. Подготовка к проведению искусственного дыхания: а) выдвигают нижнюю челюсть вперед; б) затем переводят пальцы на подбородок и, оттягивая его вниз, раскрывают рот; второй рукой, помещенной на лоб, запрокидывают голову назад |
4. Встать с правой стороны. Левой рукой придерживая голову пострадавшего в запрокинутом положении, одновременно прикрыть пальцами носовые ходы. Правой рукой выдвинуть вперед и вверх нижнюю челюсть. При этом очень важна следующая манипуляция:
- а) большим и средним пальцами придерживают челюсть за скуловые дуги;
- б) указательным пальцем приоткрывают ротовую полость;
- в) кончиками безымянного пальца и мизинца (4 и 5 пальцы) контролируют удары пульса на сонной артерии.
5. Рот пострадавшего накрыть любой чистой материей. Сделать глубокий вдох, обхватить губами рот пострадавшего и произвести глубокий выдох, вдувая воздух в лёгкие пострадавшего и раздувая их. В момент вдувания глазами контролировать подъем грудной клетки. После выполнения выдоха откинуться назад и вновь сделать глубокий вдох. За это время грудная клетка больного спадается – происходит пассивный выдох. Затем оказывающий помощь вновь вдувает воздух в рот больного. Частота дыхательных циклов – 12-15 в 1 минуту, т.е. одно вдувание за 5 секунд (рис. 3.3).
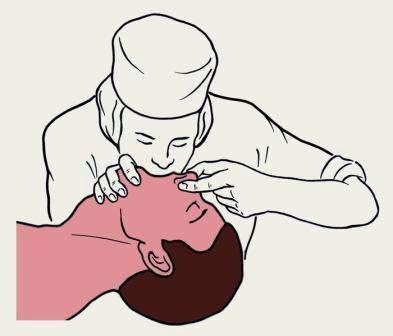 |
| Рис. 3.3. Искусственная вентиляция легких по способу изо рта в рот |
При ранениях нижней челюсти искусственное дыхание делают, вдувая воздух через нос пострадавшего. Рот его при этом должен быть закрыт (рис. 3.4).
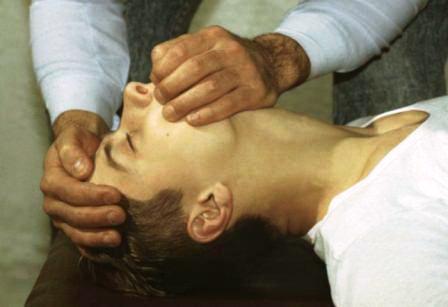 |
| Рис. 3.4. Искусственная вентиляция легких по способу изо рта в нос |
6. При появлении признаков самостоятельного дыхания у пострадавшего ИВЛ сразу не прекращают, продолжая до тех пор, пока число самостоятельных вдохов не будет соответствовать 12-15 в 1 минуту. При этом по возможности синхронизируют ритм вдохов с восстанавливающимся дыханием у пострадавшего.
3.2.2. Выполнение непрямого массажа сердца
Массаж сердца – механическое воздействие на сердце после его остановки с целью восстановления его деятельности, а также для поддержания непрерывного кровотока до возобновления работы сердца.
Показаниями к массажу сердца являются все случаи остановки сердца. Сердце может перестать сокращаться от различных причин: спазма коронарных сосудов, острой сердечной недостаточности, инфаркта миокарда, тяжелой травмы, поражения молнией или электрическим током и т.д.
Признаки остановки сердца:
- Нет пульса на сонных артериях.
- Зрачки расширены и не реагируют на свет.
- Дыхание отсутствует или появление редких, судорожных вдохов.
- Сознания нет.
- Кожные покровы бледные.
- Артериальное давление не определяется.
- Тоны сердца не прослушиваются.
При наличии этих признаков следует немедленно приступить к реанимации.
Существуют два основных вида массажа сердца: непрямой, или наружный (закрытый), и прямой, или внутренний (открытый).
Непрямой массаж сердца основан на том, что при нажатии на грудь спереди назад сердце, расположенное между грудиной и позвоночником, сдавливается настолько, что кровь из его полостей поступает в сосуды. После прекращения надавливания сердце расправляется и в полости его поступает венозная кровь.
При остановке сердца непрямой массаж сердца надо начинать как можно скорее. Наиболее эффективен массаж сердца, начатый немедленно (не более, чем через 1 минуту) после остановки сердца.
Сначала пострадавшему наносят короткий удар ребром ладони (сжатой в кулак) с расстояния 20-30 см по грудине (кость, расположенная посередине грудной клетки спереди). Если через 5 с пульс не восстановится, следует приступать к непрямому массажу сердца.
Эффективность непрямого массажа сердца обеспечивается правильным выбором места приложения силы к грудной клетке пострадавшего (нижняя половина грудины тотчас над мечевидным отростком, рис. 3.5).
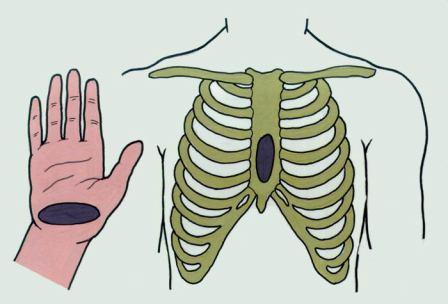 |
| Рис. 3.5. Место соприкосновения руки и грудины при непрямом массаже сердца |
Руки массирующего должны быть правильно расположены (рис. 3.6): проксимальную часть ладони одной руки устанавливают на нижней половине грудины, строго на её срединной линии и на 2 пальца выше мечевидного отростка, а ладонь другой помещают на тыл первой, перпендикулярно к её оси; пальцы первой кисти должны быть слегка приподняты и не оказывать давления на грудную клетку пострадавшего. Руки должны быть выпрямлены в локтевых суставах.
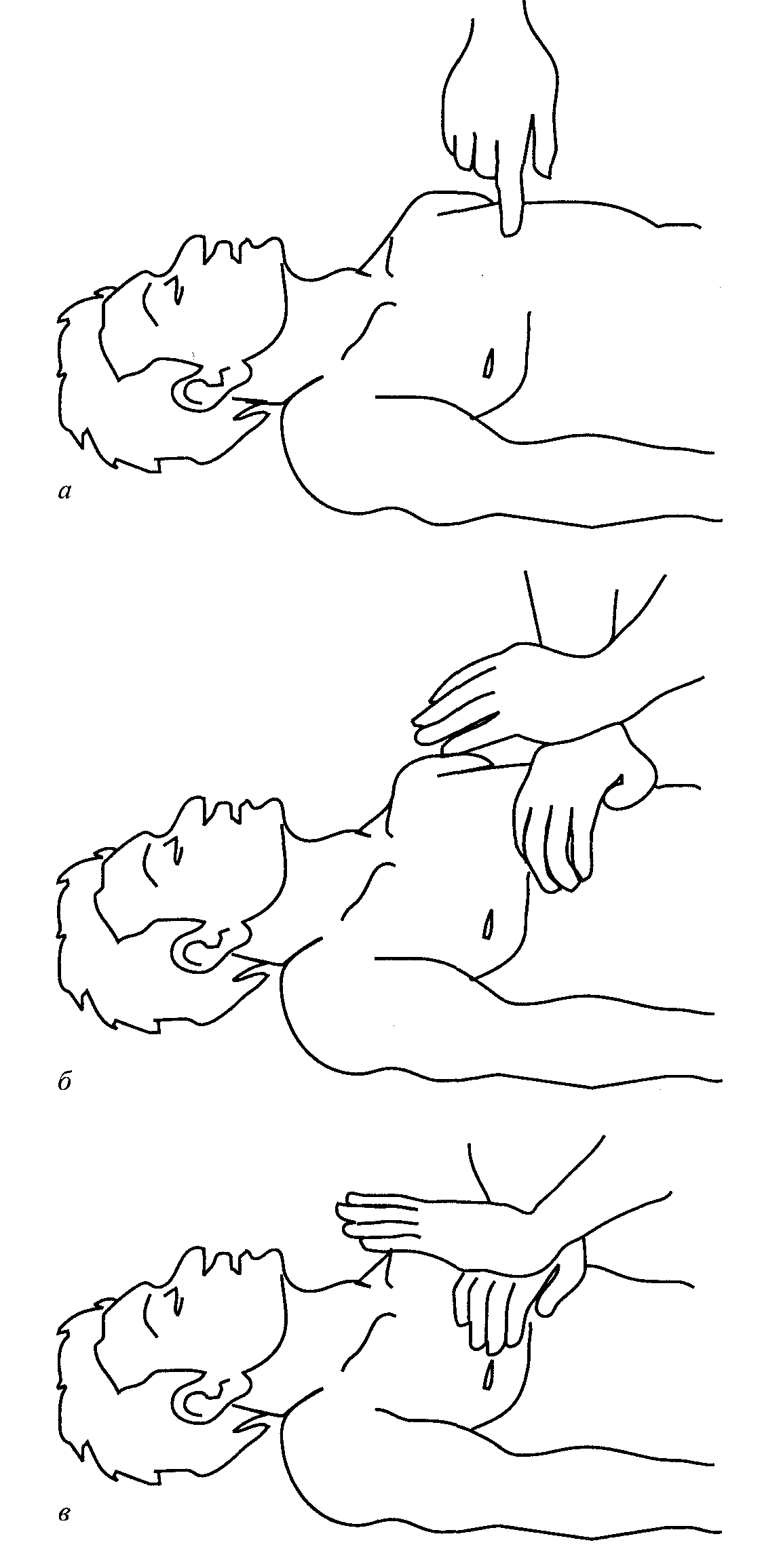 |
| Рис. 3.6. Место соприкосновения руки и грудины при непрямом массаже сердца и правильное положение рук |
Производящий массаж должен стоять достаточно высоко (иногда на стуле, табурете, подставке, если больной лежит на высокой кровати или на операционном столе), как бы нависая своим телом над пострадавшим и оказывая давление на грудину не только усилием рук, но и весом своего тела (рис. 3.7).
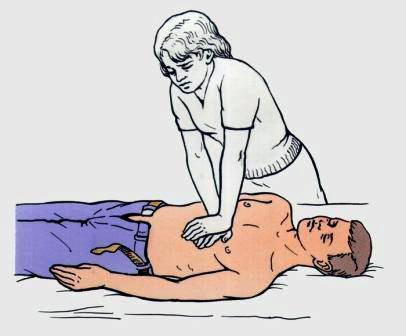 |
| Рис. 3.7. Положение пострадавшего и оказывающего помощь при непрямом массаже сердца |
Сила нажатия должна быть достаточной, для того чтобы сместить грудину по направлению к позвоночнику на 4-6 см (рис. 3.8).
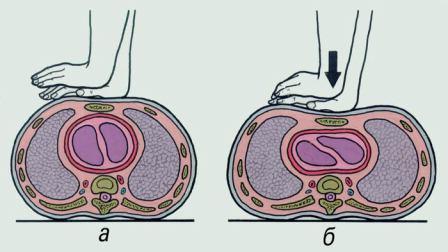 |
| Рис. 3.8. Схема непрямого массажа сердца: а) наложение рук на грудину; б) нажатие на грудину |
Темп массажа должен быть таким, чтобы обеспечить не менее 60 сжатий сердца в 1 минуту (рекомендуется 80 нажатий в 1 минуту).
3.2.3. Выполнение сердечно-лёгочной реанимации
При проведении реанимации двумя лицами массирующий сдавливает грудную клетку 5 раз с частотой примерно 1 раз в 1 секунду, после чего второй оказывающий помощь делает один энергичный и быстрый выдох изо рта в рот или в нос пострадавшего. В 1 мин осуществляется 12 таких циклов.
Если реанимацию проводит один человек, то он вынужден проводить непрямой массаж сердца в более частом ритме – примерно 15 сжатий сердца за 12 секунд, затем за 3 секунды осуществляется 2 энергичных вдувания воздуха в легкие. В 1 мин выполняется 4 таких цикла, а в итоге – 60 сжатий сердца и 8 вдохов (рис. 3.9).
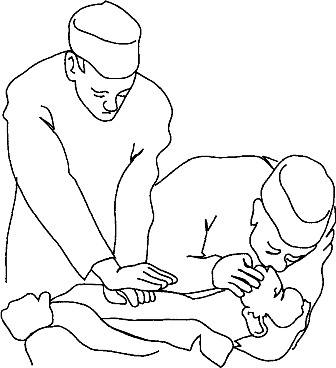 |
| Рис. 3.9. Одновременное проведение искусственного дыхания и непрямого массажа сердца |
При попадании большого количества воздуха не в легкие, а в желудок вздутие последнего затруднит спасение больного. Поэтому целесообразно периодически освобождать его желудок от воздуха, надавливая на эпигастральную (подложечную) область (рис. 3.10).
 |
| Рис. 3.10. Освобождение желудка пострадавшего от воздуха путем надавливания на эпигастральную (подложечную) область |
Следует помнить, что грубое проведение наружного массажа сердца может привести к тяжелым осложнениям – переломам ребер с повреждением легких и сердца. При сильном давлении на мечевидный отросток грудины может произойти разрыв желудка и печени. Особую осторожность следует проявлять при проведении массажа у детей и пожилых людей.
Эффективность реанимационных мероприятий определяется по пяти признакам:
- Возникновение пульсации на сонных, бедренных и лучевых артериях в такт массажу.
- Повышение артериального давления до 60-80 мм рт. ст.
- Сужение зрачков и появление реакции их на свет.
- Исчезновение синюшной окраски и «мертвенной» бледности
- Появление самостоятельных вдохов.
Если через 30-40 мин от начала массажа сердца, искусственного дыхания и медикаментозной терапии сердечная деятельность не восстанавливается, зрачки остаются широкими, реакция на свет отсутствует, можно считать, что в организме наступили необратимые изменения и гибель мозга, и реанимацию целесообразно прекратить. При появлении явных признаков смерти реанимация может быть прекращена раньше.
При некоторых тяжелых заболеваниях и травматических повреждениях (злокачественные опухоли с метастазами, тяжелая травма черепа с размозжением головного мозга) реанимация не будет иметь смысла, и её не следует начинать. В остальных случаях внезапной смерти всегда остается надежда на оживление больного, и для этого должны быть приняты все возможные меры.
Транспортировка больного с остановкой дыхания и сердечных сокращений может быть проведена лишь после восстановления сердечной деятельности и дыхания или в специализированной машине «скорой помощи», в которой можно продолжить реанимационные мероприятия.
Следует помнить, что проводить оживление нужно немедленно после прекращения дыхания и сердечной деятельности. Реанимацией в более поздние сроки (позже, чем через 5 мин) можно восстановить дыхание и сердечную деятельность, но нормальная деятельность головного мозга не возобновится.
Выводы из третьего учебного вопроса
1. При вхождение человека в состояние клинической смерти для его оживления проводится комплекс медицинских мероприятий, направленных на восстановление утраченных или угасающих жизненно важных функций организма, именуемых реанимацией. В рамках ПМП проводится сердечно-лёгочная реанимация – восстановление дыхания и сердечной деятельности. Последовательность проведения сердечно-лёгочной реанимации подчиняется «правилу АВС»: А – восстановить проходимость дыхательных путей; В – начать вентиляцию лёгких; С – приступить к массажу сердца.
2. Для обеспечения эффективности выполнения сердечно-лёгочной реанимации её мероприятия необходимо проводить на основе выполнения определённых правил.
При проведении реанимации двумя лицами один сдавливает грудную клетку 5 раз с частотой примерно 1 раз в 1 секунду, после чего второй оказывающий помощь делает одно вдувание воздуха в лёгкие пострадавшего. В 1 мин осуществляется 12 таких циклов.
Если реанимацию проводит один человек, то сначала он выполняет примерно 15 сжатий сердца за 12 секунд, затем за 3 секунды осуществляет 2 вдувания воздуха в легкие пострадавшего. В 1 мин выполняется 4 таких цикла.
3. Необходимо постоянно контролировать эффективность реанимационных мероприятий. Реанимация эффективна, если у больного розовеет кожа и слизистые оболочки, сузились зрачки и появилась реакция на свет, возобновилось или улучшилось спонтанное дыхание, появился пульс на сонной артерии.